Options thérapeutiques pour l’hémophilie
Le traitement diffère selon la sévérité de l’hémophilie, qui est classée comme légère, modérée ou sévère, en fonction de la quantité de facteur de coagulation qui reste détectable dans le sang du patient. La majorité des patients souffre d’hémophilie A sévère
(activité résiduelle du facteur VIII < 1 %).
Chez les patients atteints d’hémophilie A légère (activité résiduelle du facteur VIII > 10 %), l’une des options thérapeutiques repose sur la desmopressine ( DDAVP). Cette substance entraîne la libération de facteur VIII à partir de ses lieux de stockage internes, augmentant brièvement son activité dans le sang. Tous les autres patients hémophiles sont aujourd’hui traités par l’administration intraveineuse du facteur de coagulation manquant (VIII ou IX) directement dans la circulation sanguine. Ce traitement est presque toujours effectué à domicile par auto-administration, il ne prend que quelques minutes et les parents ou le patient apprennent à l’administrer dans un centre d’hémophilie sous la supervision de soignants expérimentés.
Traitement préventif et traitement curatif
Concernant le type de traitement, on distingue le traitement préventif permanent (administration régulière du facteur de coagulation jusqu’à 3 fois par semaine = prophylaxie) et le traitement à la demande (administration immédiate en cas d’hémorragie soudaine). La prophylaxie est souvent utilisée chez les nourrissons, les enfants et les adolescents atteints d’hémophilie sévère (activité résiduelle du facteur de coagulation < 1 %). Elle assure également une protection très importante vis-à-vis des hémorragies répétées dans les articulations, empêchant dès lors une atteinte articulaire irréversible. Ce type de traitement est désormais la règle chez la majorité des enfants et il est administré jusqu’à la fin de la croissance. A l’âge adulte, c’est alors souvent un traitement à la demande qui est utilisé. Mais même là, il y a des situations dans lesquelles il est médicalement opportun de poursuivre le traitement préventif permanent ou de le reprendre temporairement. La posologie du facteur de coagulation pertinent dépend du patient, de la localisation de l’hémorragie et de sa sévérité. Dans le doute, demandez toujours conseil au centre d’hémophilie.
Facteurs de coagulation naturels et synthétiques
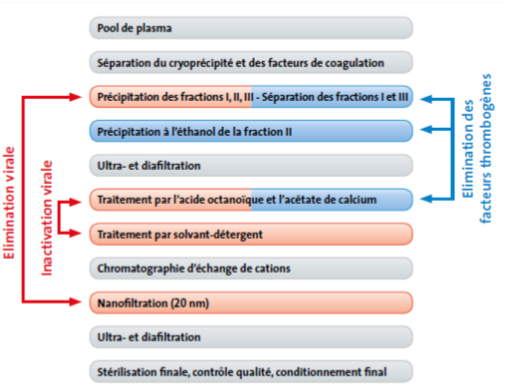
Un travail approfondi de recherche et développement a été nécessaire avant que le traitement de substitution par les facteurs de coagulation modernes (VIII, IX) puisse devenir la règle. A la fin des années 1960, les premiers concentrés de facteurs ont fait leur apparition dans les pharmacies et les dispensaires. Comme la majorité des préparations utilisées aujourd’hui, ils étaient obtenus à partir de plasma humain. Ils ont rendu une hémostase efficace possible pour la première fois. Depuis la fin des années 1990, les facteurs de coagulation sont également produits par génie génétique sous forme de préparations dites “recombinantes”.
La production des concentrés de facteurs modernes dérivés du plasma humain veille tout particulièrement à garantir un haut degré de pureté et de sécurité. L’une et l’autre sont assurées par de nombreuses étapes au cours du procédé de production ainsi qu’après la fabrication ; l’ensemble du procédé de production est soumis à des réglementations strictes. Grâce à cela, depuis plus de 20 ans, aucun agent pathogène dangereux n’a été transmis par les concentrés de facteurs.
Un concept de sécurité moderne multiforme à toutes les phases de la production
Le traitement par facteurs de coagulation reste le meilleur traitement actuel de l’hémophilie. La recherche continue toutefois à avancer pour mieux contrôler divers problèmes liés au traitement (par exemple, la formation d’inhibiteurs, voir ci-dessous).
Facteur VIII naturel
Les facteurs de coagulation produits par génie génétique sont des protéines produites artificiellement dans des cellules animales en culture, alors que les préparations produites à partir de plasma humain contiennent le facteur naturel original sous forme concentrée. Le facteur VIII naturel est communément qualifié de sauvage. Le facteur de coagulation obtenu naturellement est soumis à de multiples étapes de purification, concentration et filtration et à une étape finale de lyophilisation. Plus le procédé de production des préparations réalisées à partir de plasma humain est moderne et doux, plus le concentré de facteurs maintient sa composition naturelle caractéristique. Un autre élément particulièrement important à ce stade concerne la teneur en une autre protéine essentielle à la coagulation sanguine, que l’on appelle le facteur Willebrand (abréviation : vWF). Le vWF est présent dans la circulation sanguine et il recherche les lésions au niveau des vaisseaux sanguins. De plus, il transporte et stabilise le facteur VIII.
Hémophilie avec inhibiteur – un problème grave du traitement
Comme pour toutes les protéines exogènes, le traitement par facteurs de coagulation peut entraîner la formation de substances défensives appelées anticorps. Le corps humain tente de se débarrasser des substances perçues comme “étrangères” ou de les neutraliser. Chez les patients hémophiles, ces anticorps portent également le nom d’“inhibiteurs” et ils rendent le facteur injecté inefficace. Cela intervient généralement au cours des trois premiers mois de traitement et concerne, sur l’ensemble du traitement, jusqu’à 30 % au total des patients atteints d’hémophilie A (environ 3 % seulement dans l’hémophilie B). Les inhibiteurs peuvent ainsi apparaître à tout moment et ils sont généralement repérés par le fait que la posologie habituelle du facteur n’est plus suffisante pour arrêter le saignement. Le test dit de Bethesda permet la détermination de la présence et de la quantité d’inhibiteurs. Plus il y a d’inhibiteurs dans le sang et plus le facteur de coagulation peut être intercepté et rendu inefficace. C’est là que le facteur Willebrand naturel entre en jeu. Le vWF protège le facteur VIII vis-à-vis de l’attaque par les cellules immunitaires. De plus, il transporte le facteur VIII jusque dans la zone importante de la rate dans laquelle la tolérance au facteur de coagulation thérapeutique s’organise. Il est ainsi perçu comme moins étranger et il se forme alors peu ou pas d’inhibiteurs.
Les études scientifiques ont montré que les préparations de facteurs plasmatiques avec une teneur importante en facteur Willebrand ne déclenchent que rarement la formation d’inhibiteurs.
En cas d’hémophilie avec inhibiteur, si un saignement ne peut plus être arrêté par le traitement habituel par facteur, d’autres substances pro-coagulantes peuvent être administrées à court terme. Ce n’est toutefois pas une bonne solution permanente.
Chez les patients atteints d’hémophilie A qui présentent des taux sanguins élevés d’inhibiteurs, on utilise donc aujourd’hui une méthode de traitement spéciale pour surmonter de manière permanente ce grave obstacle au succès du traitement. Cette méthode est décrite ci-dessous.
Induction de tolérance immune – déjouer le système immunitaire en administrant de grandes quantités de facteur
Cette méthode de traitement est appelée induction de tolérance immune, ou ITI. Elle vise à accoutumer le système de défense de l’organisme au traitement par facteurs de coagulation jusqu’à ce que plus aucun inhibiteur ne soit formé. Il devrait finalement être de nouveau possible d’administrer le traitement par le facteur VIII quasiment normalement. Mais avant cela, il pourrait toutefois s’écouler jusqu’à deux ans, car il pourrait falloir administrer de fortes doses de facteur VIII jusqu’à 2 fois par jour.