Organspende – ein zweites Leben schenken
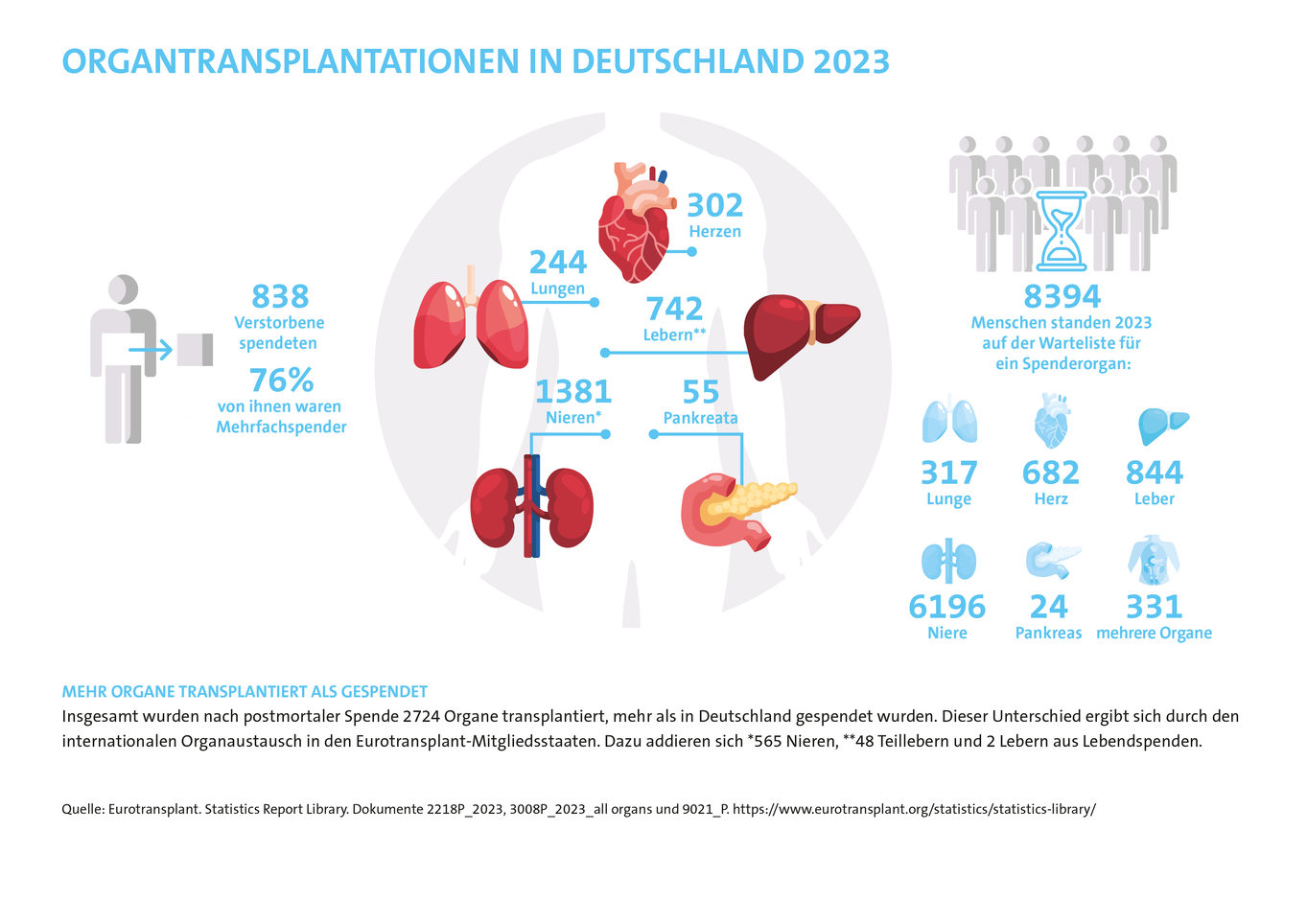
Viele schwerkranke Menschen in Deutschland stehen auf der Warteliste von Eurotransplant1 und warten auf ein Spenderorgan. Für sie ist eine Organtransplantation oft die einzige Chance weiterzuleben. Als Organspender/in schenken Sie ein zweites Leben – und es bleibt etwas von Ihnen zurück auf der Erde. Doch die Anzahl der Organspenden reicht bei Weitem nicht aus, um allen Menschen auf der Warteliste ein Organ zu vermitteln. So wurden 2023 in Deutschland über zwei Drittel mehr Organe benötigt, als gespendet wurden.2
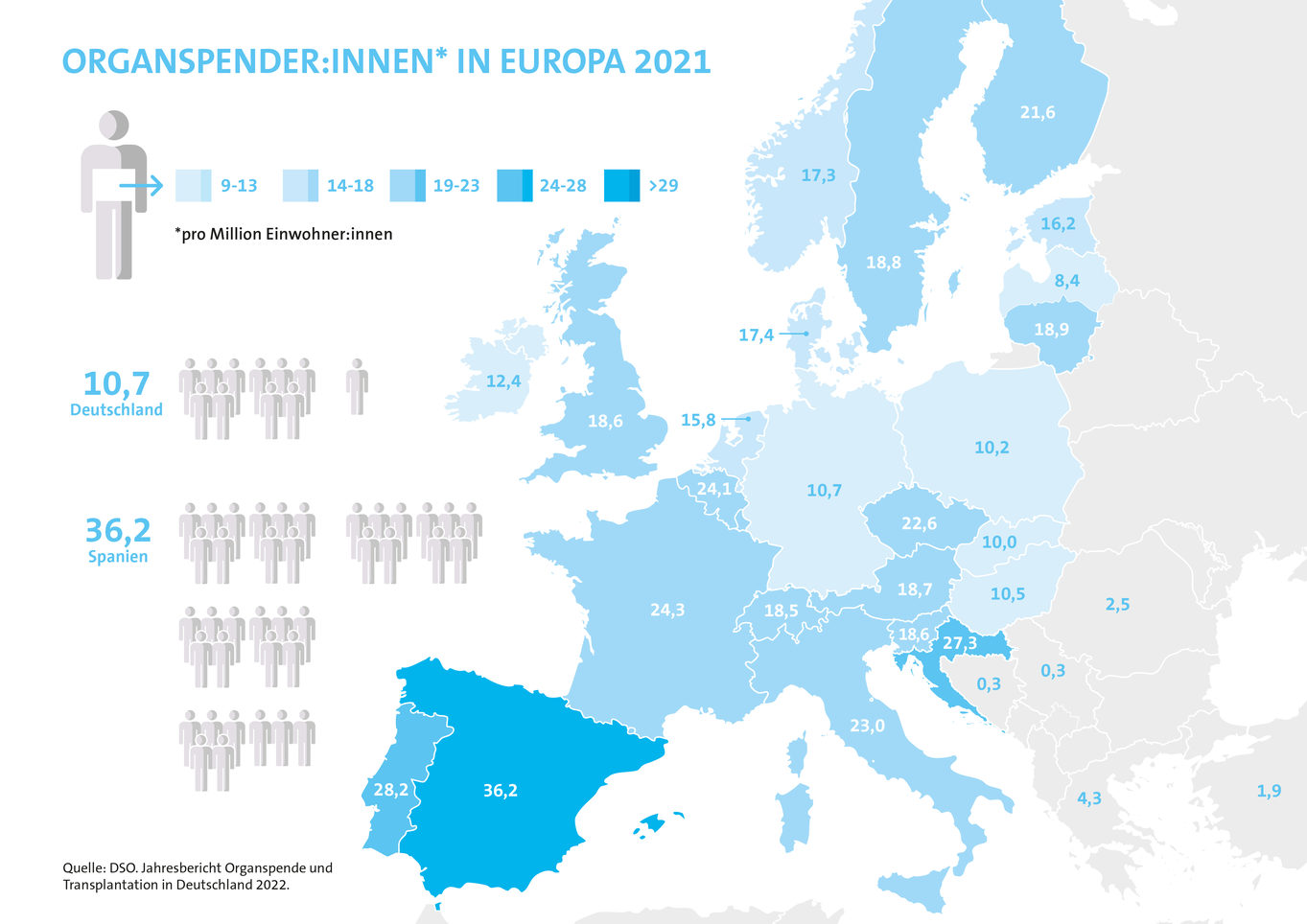
Organspenden in Europa: Deutschland fast Schlusslicht
2021 lag Deutschland mit 11 postmortalen Spender/innen pro Million Einwohner/innen an drittletzter Stelle der Länder in Europa2. Im internationalen Vergleich von 50 ausgewählten Ländern findet man Deutschland auf Platz 21, weit hinter Ländern wie USA und Spanien, in denen es fast 4-mal so viele Spender/innen gab.3 Als einer der Hauptgründe für die geringe Organspende-Zahl gilt die fehlende Zustimmung der Angehörigen3, wenn kein Organspendeausweis vorliegt bzw. der Wille der Verstorbenen nicht bekannt ist.
Organentnahme nur nach Zustimmung

Quelle: iStock.com/Martin-Lang
In Deutschland gilt die Entscheidungslösung. Demnach ist im Gegensatz zur in vielen anderen Ländern geltenden Widerspruchslösung eine Organentnahme nach dem Tod nur erlaubt, wenn die oder der Verstorbene zu Lebzeiten einer Organentnahme zugestimmt hat.4 Die Zustimmung sollte dokumentiert sein – idealerweise im Organspendeausweis, den Sie hier herunterladen oder bestellen können, und am besten auch in der Patientenverfügung.Ohne die Zustimmung werden die Angehörigen nach dem mutmaßlichen Willen der/des Verstorbenen befragt.
Wer kann spenden?
Nahezu alle Gesunden dürfen nach dem Tod Organe und Gewebe spenden. Es gibt keine Altersgrenze, ausschlaggebend ist das biologische Alter der Spender/innen sowie der Zustand der Organe. Generelle Ausschlüsse bestehen in der Regel nur bei einer aktiven Krebserkrankung und bestimmten Infektionskrankheiten.5 Dennoch kommen nur wenige Personen als Organspender/innen infrage, denn in Deutschland ist eine Organentnahme ausschließlich nach dem Hirntod erlaubt, d. h. bei schwerster Hirnschädigung mit vollständigem Ausfall aller Hirnfunktionen wie z. B. nach Schlaganfall, Hirnblutungen, bei manchen Hirntumoren oder nach schweren Hirnverletzungen.6
Welche Organe kann ich spenden?
- Organe: Nach dem Tod gespendet und transplantiert werden können Herz, Lunge, Leber, Nieren, Bauchspeicheldrüse, Dünndarm.7 Die Transplantation einer Niere oder eines Teils der Leber ist in besonderen Fällen auch nach einer Lebendspende von engen Verwandten möglich. Die Lebendspende unterliegt besonders strengen Vorgaben, um die Gesundheit der Spenderin oder des Spenders zu schützen und außerdem den Handel mitOrganen zu verhindern.8
- Gewebe: Zu den transplantierbaren Geweben zählen Augenhornhaut, Herzklappen, Blutgefäße, Knochen und Weichteilgewebe, Haut, Amnion (Eihaut, die innerste Haut der Fruchtblase, die den Embryo während der Schwangerschaft umgibt) und Inselzellen (Zellen der Bauchspeicheldrüse, die das Hormon Insulin produzieren). Manche Gewebe können auch als Lebendspende gespendet werden.9
- Stammzellen: Die Stammzellspende zählt genau genommen nicht zu den Organspenden. Hier werden Blutstammzellen aus dem Blut lebender gesunder Spender/innen entnommen, um sie Empfänger/innen mit bestimmten Formen von Blutkrebs zu übertragen.10
Blut- & Plasmaspende – eine andere Art der Spende
Auch bei der Blut- und Plasmaspende werden keine Organe entnommen, sondern Blutzellen oder Blutplasma. Spenderplasma wird benötigt, um dringend benötigte Medikamente für Menschen mit Störungen der Blutgerinnung und Immundefekten sowie für die Intensiv- und Notfallmedizin herzustellen.11 Mehr zur Plasmaspende erfahren Sie hier
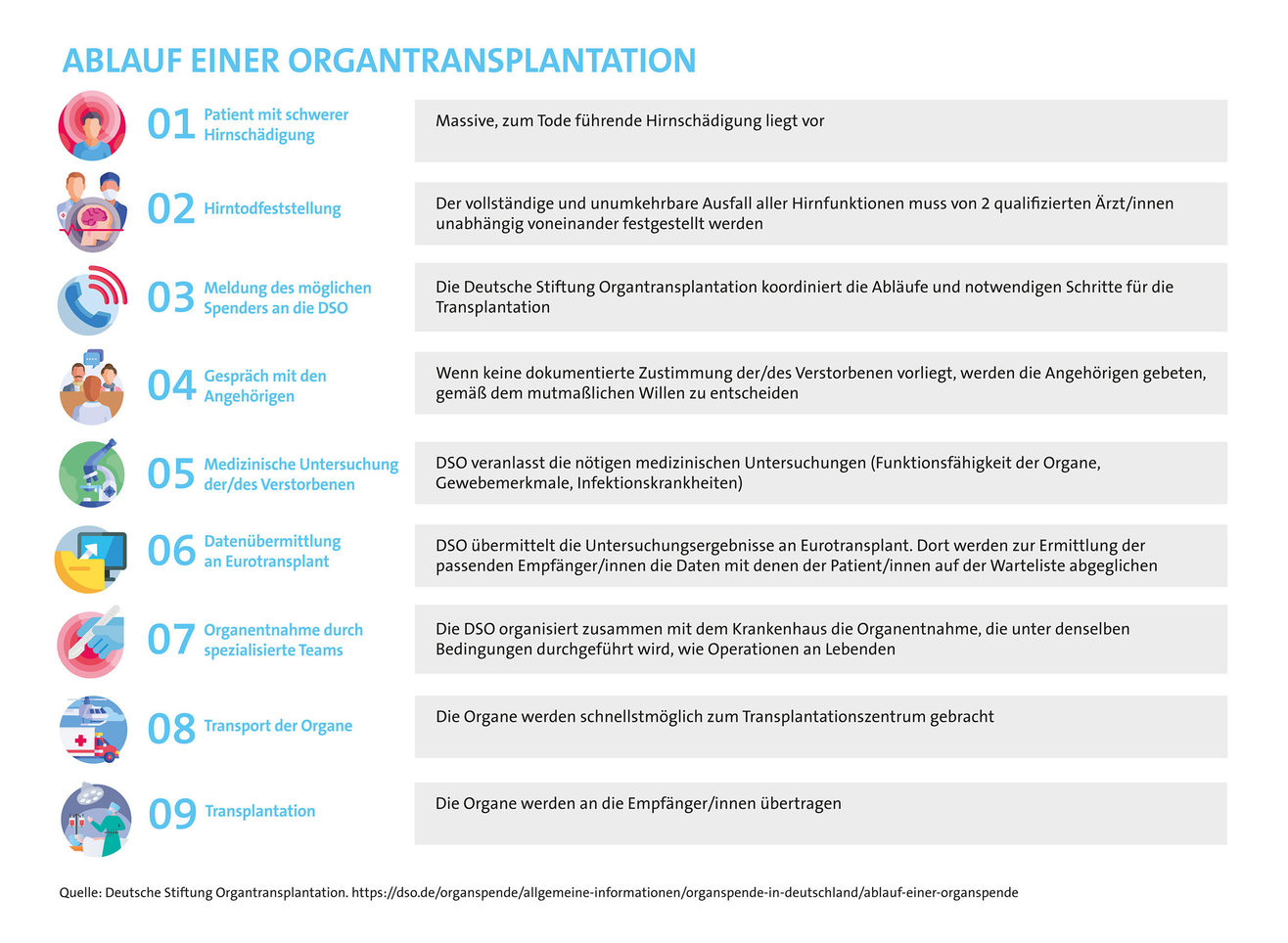
Wie läuft eine Organtransplantation ab?
Der Ablauf einer Organtransplantation ist streng strukturiert. Er beginnt damit, dass einer Patientin oder einem Patienten mit einer schweren Hirnschädigung trotz aller ärztlichen Bemühungen nicht mehr geholfen werden kann und der vollständige und unumkehrbare Ausfall aller Hirnfunktionen von 2 qualifizierten Ärzt/innen unabhängig voneinander festgestellt wird. Er endet mit der Verpflanzung des Spenderorgans in den/die Empfänger/in.12
Nach der Transplantation
Nach einer Organtransplantation ändert sich das Leben für die Transplantierten. Viele Einschränkungen im Alltagsleben, die durch den Funktionsausfall eines Organs bedingt waren, fallen weg. Das Leben mit dem neuen Organ hält jedoch auch ganz neue Herausforderungen bereit. Zum Beispiel müssen die Transplantierten meist ihr Leben lang Medikamente zur Unterdrückung des Immunsystems einnehmen, um eine Abstoßung des transplantierten fremden Organs zu verhindern und das Transplantationsergebnis zu verbessern.13 Dadurch ist das Infektionsrisiko für die Transplantierten eines Spenderorgans erhöht13, insbesondere für eine erste oder wiederaufflammende Infektion mit dem Cytomegalievirus (CMV). CMV ist ein Herpesvirus, das nach einer ersten Infektion lebenslang im Körper bleibt und bei einer Schwächung oder Unterdrückung des Immunsystems reaktiviert werden kann.14 Mit einer vorbeugenden Gabe von Medikamenten versucht man, eine CMV-Reaktivierung zu verhindern bzw. eine CMV-Infektion zu behandeln. Erfahren Sie hier mehr zur CMV-Infektion.

CMV Patientenbroschüre
PDF, 2.28 MB
[ Download ]
Referenzen
- Eurotransplant. https://www.eurotransplant.org/patients/deutschland/, letzter Zugriff am19.01.2022
- Deutsche Stiftung Organtransplantation (Hrsg.). Jahresbericht Organspende und Transplantation. Frankfurt/Main, DSO-Jahresbericht 2022.pdf, letzter Zugriff am 15.01.2024
- Statista, Postmortale Organspender - Durchschnittliche Anzahl in ausgewählten Ländern weltweit 2022 | Statista, letzter Zugriff am 15.01.2024
- Bundeszentrale für gesundheitliche Aufklärung BZgA (Hrsg.) https://www.organspende-info.de/gesetzliche-grundlagen/entscheidungsloesung.html
- Deutsche Stiftung Organtransplantation (Hrsg.). DSO Leitfaden für die Organspende. Kap.2 Spenderidentifizierung.https://www.dso.de/organspende/fachinformationen/organspendeprozess/leitfaden-f%C3%BCr-die-organspende/02-spenderidentifizierung, letzter Zugriff am 19.01.2022
- Deutsche Stiftung Organtransplantation (Hrsg.). https://www.organspende-info.de/organspende/hirntod.html, letzter Zugriff am 19.01.2022
- Deutsche Stiftung Organtransplantation (Hrsg.). https://www.organspende-info.de/organspende/transplantierbare-organe.html, letzter Zugriff am 19.01.2022
- Deutsche Stiftung Organtransplantation (Hrsg.). https://www.organspende-info.de/lebendorganspende/voraussetzungen.html, letzter Zugriff am 19.01.2022
- Deutsche Stiftung Organtransplantation (Hrsg.). https://www.organspende-info.de/gewebespende.html, letzter Zugriff am 19.01.2022
- Deutsche Stiftung Organtransplantation (Hrsg.). https://www.organspende-info.de/stammzellenspende.html, letzter Zugriff am 19.01.2022
- https://www.plasmaservice.de/de/index.cfm
- Deutsche Stiftung Organtransplantation (Hrsg.). https://dso.de/organspende/allgemeine-informationen/organspende-in-deutschland/ablauf-einer-organspende, letzter Zugriff am 20.01.2022
- Bundeszentrale für gesundheitliche Aufklärung BZgA (Hrsg.). https://www.organspende-info.de/organspende/ablauf-einer-organspende/erfolgsaussichten.html, letzter Zugriff am 20.01.2022
- Deutsches Zentrum für Infektionsforschung. Cytomegalievirus.https://www.dzif.de/de/glossar/cytomegalievirus, letzter Zugriff am 20.01.2022